放射線治療科
ご挨拶
今後ますます期待される放射線治療
近年、放射線治療はQOL(Quality of Life:生活の質)を下げないがん治療法として、 世界的にますます期待を集めています。機器の技術革新はめざましく、腫瘍へのピンポイント照射が可能となり、治療効果が飛躍的に向上しただけでなく副作用も少なくなりました。完治すること、社会に復帰すること、大切なひととの時間を保つこと、痛みがなくなること、自分の口で食事ができることなど、患者さんが望む多くのことに貢献できるのが放射線治療です。つまり、がんを治すだけでなく、治った後の日常生活や職場復帰も含め、患者さんに寄り添う治療としてこそ真価が発揮できます。
当科では各科の先生方と協力し、それぞれの患者さんに最も適した放射線治療を、最高の品質で提供するべく努力を続けています。日本人の3人に1人ががんで亡くなる現在、治癒をめざした根治治療はもちろんのこと、骨転移や脳転移などによる症状の緩和治療まで、早期のがんから進行がんまで全てのがんに対してQOLを保ちながらより高い効果を得ることを目指しています(写真1,2)。
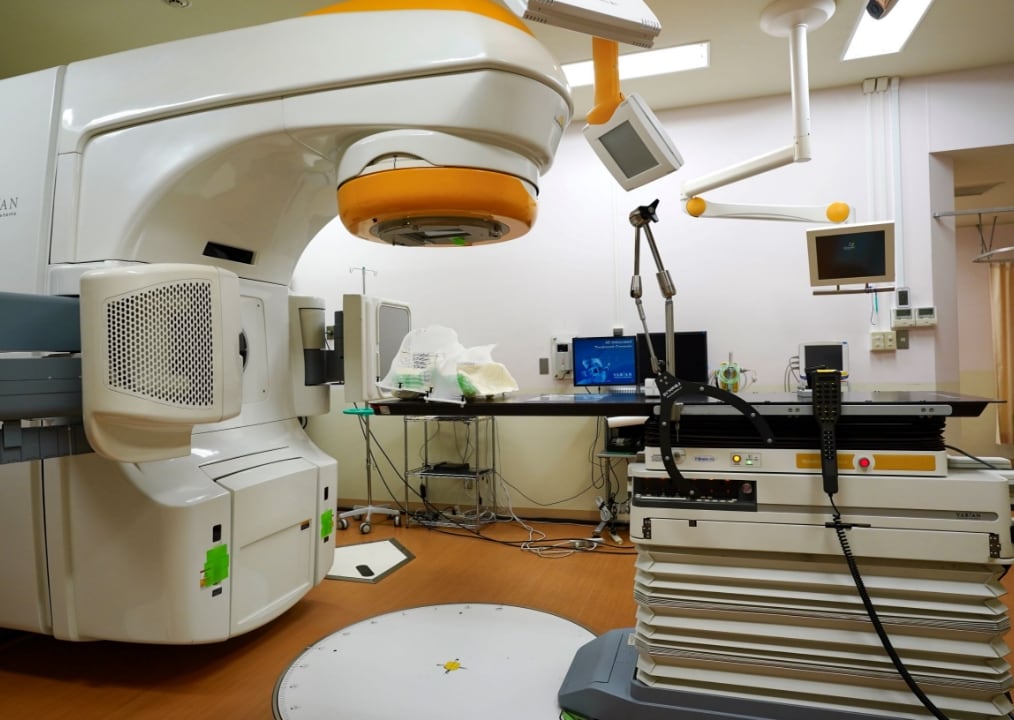 写真1
写真1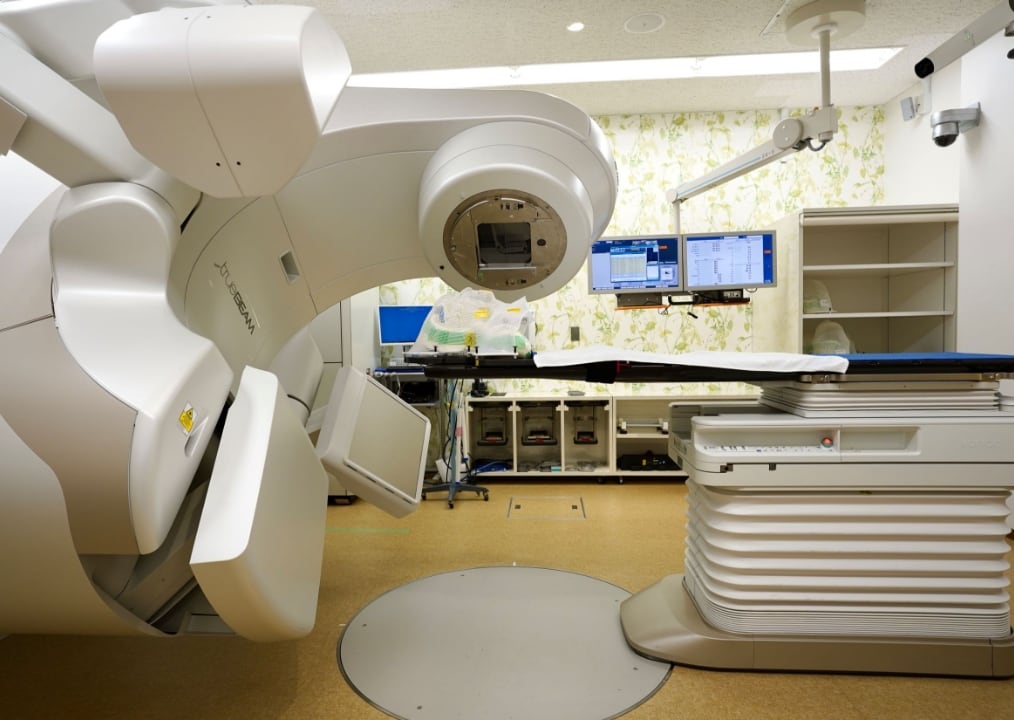 写真2
写真2特徴・特色
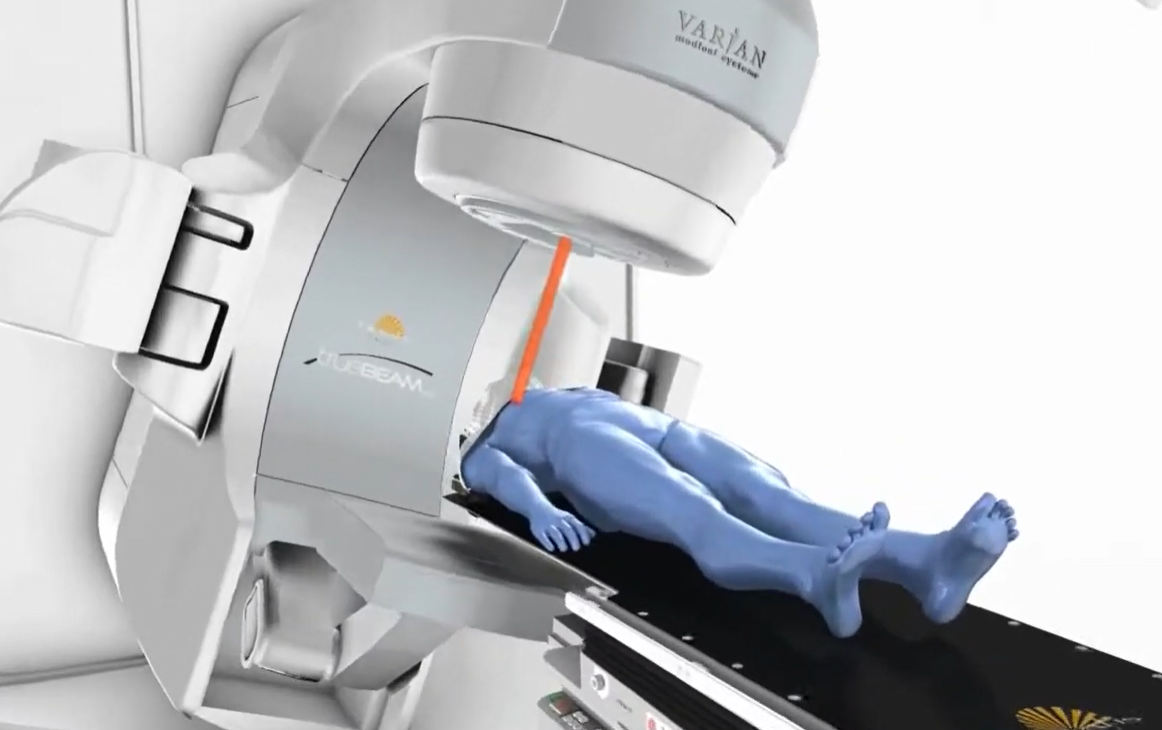
近年の技術革新は様々な高精度放射線治療を発展させました。定位放射線治療とは、主に脳内の小さな腫瘍に対して位置精度を保ちながら、多方向からピンポイントに大線量の照射を短期間で行う治療のことです。X線を集中させて腫瘍へ照射する線量を増やし、 かつ周辺の正常組織へは減らすことが可能です。この技術を脳だけでなく体幹部(主に肺や肝臓)の小さな腫瘍にも応用し、早期の肺がんや肝がんを手術で切除することなく治すことが可能となっています(図1)。
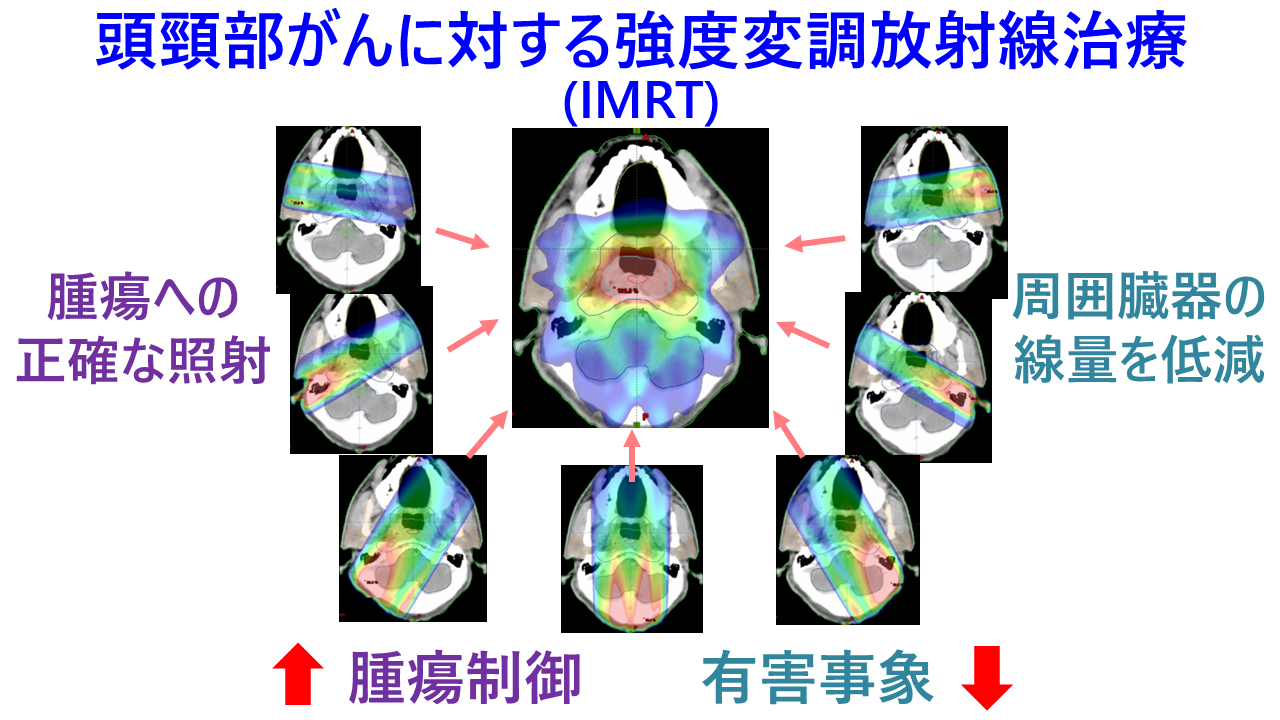
強度変調放射線治療(Intensity-Modulated Radiation Therapy:IMRT)は腫瘍に対し多方向から照射の形状を細かく変化させて放射線を照射することで、腫瘍に放射線を集中しつつ周囲の正常組織への線量を飛躍的に低減することができる技術です。頭頸部がんでは唾液分泌障害や嚥下障害など、前立腺癌では直腸出血などの晩期有害事象を軽減しつつ、 腫瘍を消失させることが可能になりました(図2)。
小線源治療とは、イリジウムという小さな線源を用いて体の中から照射する治療技術です。線源を送り込む方法により腔内照射と組織内照射に分類され、当院では両者の治療が可能です。腫瘍の内部に線源を配置することで、腫瘍に線量を集中しながら周囲への線量を著しく低減する、 メリハリのある治療が可能となります。腫瘍の位置ずれや縮小への対応にも優れています。また、効率良く腫瘍に高い線量を投与できる点から、がんの種類によっては手術と同等の治癒率が得られます。 現在は治療室に設置されたCTを用いてさらに精密に、個々の患者さんに合わせた治療が可能となり今後さらなる治癒率の向上や有害反応の低減が期待できます(写真3,4)。
 写真3
写真3 写真4
写真4当科を受診される方へ
当科では年間750~800人の患者さんへ放射線治療を行っています。日々、各臓器がんを担当する診療科との症例検討会を実施し、それぞれの患者さんに最適な放射線治療を提供します。 兵庫県立病院として、また県で唯一の都道府県がん診療連拠点病院として、地域を先導して最新の高精度放射線治療を提供すべく日々努力を続けています。
また「切らずに治す」をモットーに、臓器温存治療としての放射線治療に力を入れています。「手術と言われたのだけれど、手術せずに治らないか?」といった疑問があれば是非主治医の先生へ放射線で治療できないか尋ねてみてください。
当科では院内でがんと診断された患者さん以外にも近隣の病院から放射線治療の必要な患者さんをご紹介いただいて治療しています。乳がんの術後治療や前立腺がんのIMRTなど、当院での治療をご希望の方は主治医の先生に当科への紹介をご相談下さい。
放射線治療について尋ねたいことがあれば遠慮なく外来に受診してください。また、もし、放射線治療をお受けになることになってもわからないことがあれば遠慮なく、医師、看護師、放射線治療技師にお尋ねください。
主な疾患
- 脳腫瘍(悪性神経膠腫、悪性リンパ腫、転移性脳腫瘍(脳転移)など)
- 頭頸部がん(上咽頭癌、中咽頭癌、下咽頭癌、喉頭癌、口腔がん、鼻・副鼻腔がん、耳下腺がんなど)
- 甲状腺がん
- 乳がん
- 肺がん、縦隔腫瘍、転移性肺腫瘍(肺転移)
- 食道がん
- 直腸がん、肛門がん
- 肝細胞がん、転移性肝腫瘍(肝転移)
- 膵がん
- 膀胱がん
- 前立腺がん
- 精巣腫瘍
- 婦人科がん(子宮頸がん、膣がん、外陰がんなど)
- 骨軟部腫瘍(肉腫など)
- 皮膚がん
- 血液腫瘍(悪性リンパ腫、白血病など)
- 症状緩和治療(脳転移、骨転移、がんによる痛み、出血、上大静脈症候群など)
- 良性疾患(皮膚のケロイドなど)
- RI内用療法(去勢抵抗性前立腺がんの骨転移に対する塩化ラジウム(商品名:ゾーフィゴ)、神経内分泌腫瘍に対するペプチド受容体放射性核種療法(商品名:ルタテラ))、遠隔転移を有する去勢抵抗性前立腺がんに対する放射性リガント療法(商品名:プルヴィクト))
ドクターインタビュー(ページリンク)
つじの かよこ
辻野 佳世子
| 役職 | 放射線部長 放射線治療科部長(診療科長) |
|---|---|
| 資格 | 日本医学放射線学会 放射線治療専門医・研修指導医 日本医学放射線学会 代議員 日本放射線腫瘍学会 理事・代議員 日本がん治療認定医機構 がん治療認定医 臨床研修指導医 放射線取扱主任者 神戸大学 放射線腫瘍科客員教授 |
| 卒業年度 | 1987年 |
おおた ようすけ
太田 陽介
| 役職 | 放射線治療科部長 |
|---|---|
| 資格 | 日本医学放射線学会 放射線治療専門医・研修指導者 |
| 卒業年度 | 1997年 |
いわした かずま
岩下 和真
| 役職 | 放射線治療科医長 |
|---|---|
| 資格 | 日本医学放射線学会 放射線治療専門医 緩和ケア研修会 修了 |
| 卒業年度 | 2013年 |
まるだい みつる
丸大 満
| 役職 | 放射線治療科医長 |
|---|---|
| 資格 | 日本医学放射線学会 放射線治療専門医 |
| 卒業年度 | 2015年 |
はやし たくと
林 拓人
| 役職 | 放射線治療科専攻医 |
|---|---|
| 卒業年度 | 2022年 |
なかはま ゆうすけ
中濵 悠輔
| 役職 | 放射線治療科専攻医 |
|---|---|
| 卒業年度 | 2023年 |
外来診療表
| 月 | 火 | 水 | 木 | 金 | ||
|---|---|---|---|---|---|---|
| 放射線治療科 | 1診 | 辻野※ | 岩下※ | 辻野※ | 辻野※ | 太田※ |
| 2診 | 太田※ | 丸大※ | 太田※ | 岩下※ | 岩下※ | |
| 3診 | 沖本 (粒子線医療センター) |
丸大※ | 丸大※ | 丸大※ | ||
| 4診 |
岩下、林(拓) |
林(拓)、中濵 | 中濵 |
林(拓) / 中濵 |
林(拓) / 中濵 |
|
※新患の診療医師です。
休診・代診のお知らせ
急な都合による休診情報は掲載できない場合がありますので、ご了承ください。
診療実績他
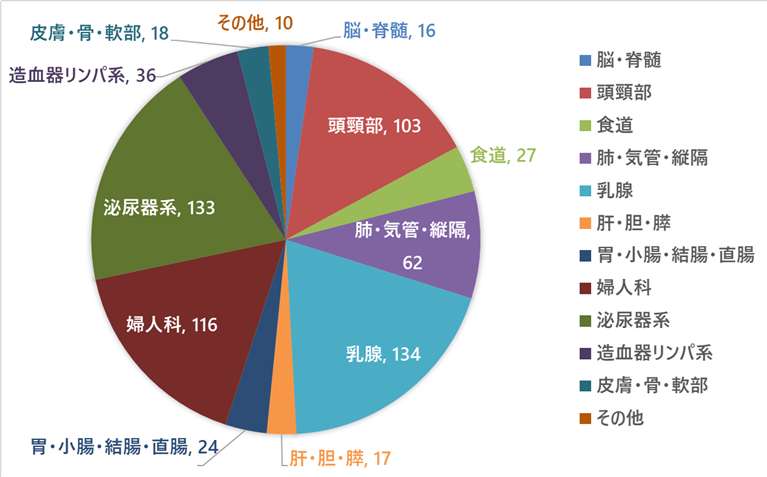
2022~2025年度の原発部位別の治療患者数(表1)
| 2025年度 | 2024年度 | 2023年度 | 2022年度 | ||
|---|---|---|---|---|---|
| 全治療数 | 811 | 868 | 810 | 848 | |
| 外部照射 | 808 | 863 | 808 | 848 | |
| 小線源治療 | 72 | 74 | 75 | 65 | |
| 脳定位放射線治療 | 20 | 24 | 30 | 27 | |
| 体幹部定位放射線治療 | 56 | 53 | 64 | 46 | |
| 強度変調放射線治療(IMRT) | 378 | 407 | 340 | 276 | |
| 部位 | 脳・脊髄 | 16 | 16 | 13 | 6 |
| 頭頸部 | 103 | 113 | 93 | 89 | |
| 食道 | 27 | 29 | 31 | 48 | |
| 肺・気管・縦隔 | 62 | 102 | 118 | 92 | |
| 乳腺 | 134 | 143 | 125 | 160 | |
| 肝・胆・膵 | 17 | 10 | 8 | 12 | |
| 胃・小腸・結腸・直腸 | 24 | 28 | 28 | 28 | |
| 婦人科 | 116 | 111 | 95 | 101 | |
| 泌尿器系 | 133 | 135 | 125 | 111 | |
| 造血器リンパ系 | 36 | 30 | 39 | 41 | |
| 皮膚・骨軟部 | 10 | 17 | 24 | 23 | |
| その他 | 12 | 7 | 3 | 3 | |
当科ではほぼ全臓器にわたるがんの治療を行います。身体の負担が小さい局所治療、手術に代わる治療として、局所進行がんの臓器を残して腫瘍を根治させる化学放射線療法が大きな柱です。手術や抗がん剤が適応にならない高齢の患者さんにも治療可能です。 乳がん、婦人科がん、肺がん、頭頸部がん、前立腺がんなど臓器を残して治療する部位が多くを占めます。
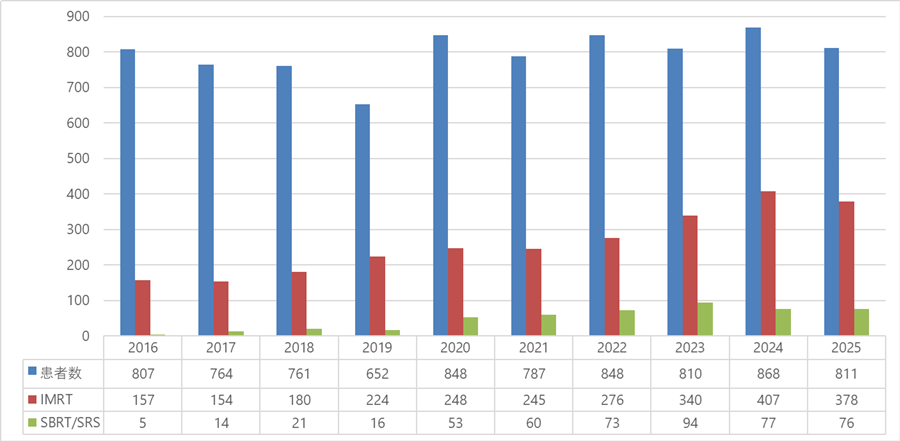
図3:年度別治療患者数の推移
部位別円グラフ
毎年800~850例の治療を実施しており、2025年度は811人の患者さんを治療しました。2020年度のコロナ禍にあっても治療数はむしろ増加し、アフターコロナもその傾向は続いています。 IMRTやSBRTなど高精度治療の拡大に取り組んでおり、2025年度は全体の56%を占めるまでになりました。
当科参加多施設共同試験
トピックス
「来院後に待たせない」当日完結型・緩和照射を開始しました
がんによる痛みや症状を和らげることを目的とした放射線治療は、患者さんの生活の質(QOL)を高めるうえでとても大切な治療です。たとえば骨転移による痛みに対しては、8Gy(グレイ)×1回の照射で、60〜70%の方に痛みの改善が見られ、20〜30%の方では痛みが完全になくなるという良好な効果が得られています。
しかし、在宅での緩和ケアやホスピスに入所されている患者さんにとっては、「何度も通院するのが難しい」「来院してからの待ち時間が長い」といった理由から、こうした治療を受けられないケースが少なくありません。
そこで今回、来院当日に治療まで完結できる「当日完結型の緩和照射」を立ち上げました。紹介元の先生にあらかじめCT画像データをお送りいただくことで、来院前に治療計画と線量の検証をすませておきます。受診当日は簡単な問診のあと、そのまま治療室で治療を行います。来院から30分での治療完了を目指しています(当日の状況によって前後する場合もありますので、あらかじめご了承ください)。
事前の打ち合わせがとても重要なため、また腫瘍の状態を正確に把握するために、4週以内に撮影されたCT画像データが必要です。
在宅医療機関や長期療養施設からの緩和的放射線治療のニーズが「十分に満たされている」と答えた施設は、全国調査でわずか22.4%にとどまっているという報告があります*。在宅で療養されている患者さんにも、必要な放射線治療をきちんと受けていただけるよう、放射線治療部門として全力で取り組んでまいります。「この治療なら受けられるかもしれない」と思われた患者さんは、ぜひ担当の先生にご相談ください。
*「緩和的放射線治療における放射線治療装置のない施設(長期療養型施設・在宅医療機関等)との連携の実態を調査するための全国アンケート調査」
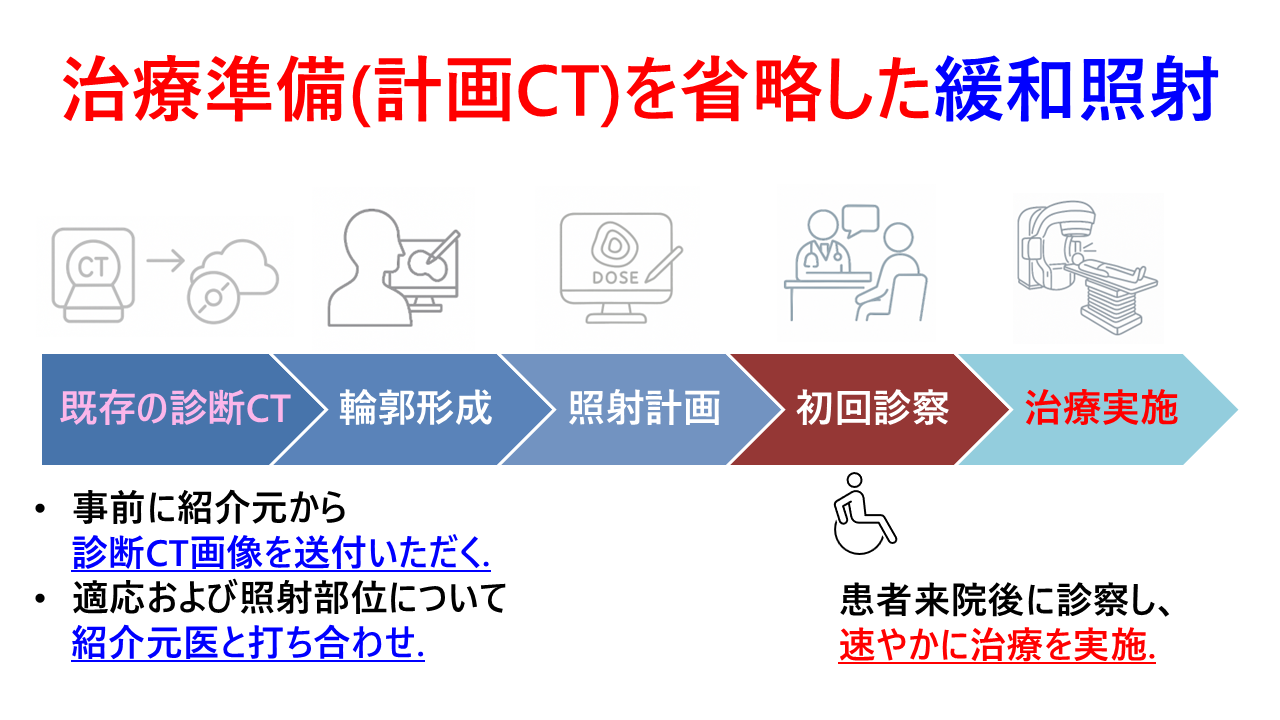
図3:治療準備を省略した当日完結型緩和照射
前立腺がんに対する定位放射線治療(SBRT)を開始しました
2025年8月より、前立腺がんに対する定位放射線治療(SBRT:Stereotactic Body Radiotherapy)を開始しました。
SBRTは、高精度の放射線を前立腺に集中的に照射することで、周囲の正常組織への影響を抑えながら治療を行う方法です。中・高リスク例では尿道付近を除いた前立腺の内部により多くの線量を照射することで、治癒率のさらなる向上を目指します。従来の放射線治療では20回(4週間)の通院が必要でしたが、SBRTでは1日おきの照射で5回、合計11日間と、大幅に短い期間で治療を終えることができます。
ただし、1回あたりの照射線量が従来より多いため、事前の準備が必要です。直腸への影響を減らすために前立腺と直腸の間に「直腸スペーサー」を、また毎回の治療前にCTで正確な位置合わせができるよう前立腺の中に「金属マーカー」を留置する処置を行います(近隣の泌尿器科クリニックを紹介して入院での同時処置となります)。また、毎回の治療の際には直腸内のガスや膀胱の尿量を厳しく管理する必要があるため、治療直前に再び尿をためなおしていただいたり、直腸内のガスを抜く処置を行う場合があります。
前立腺がんの定位放射線治療についてご相談をご希望の方は、担当医を通じて放射線治療科へお問い合わせください。
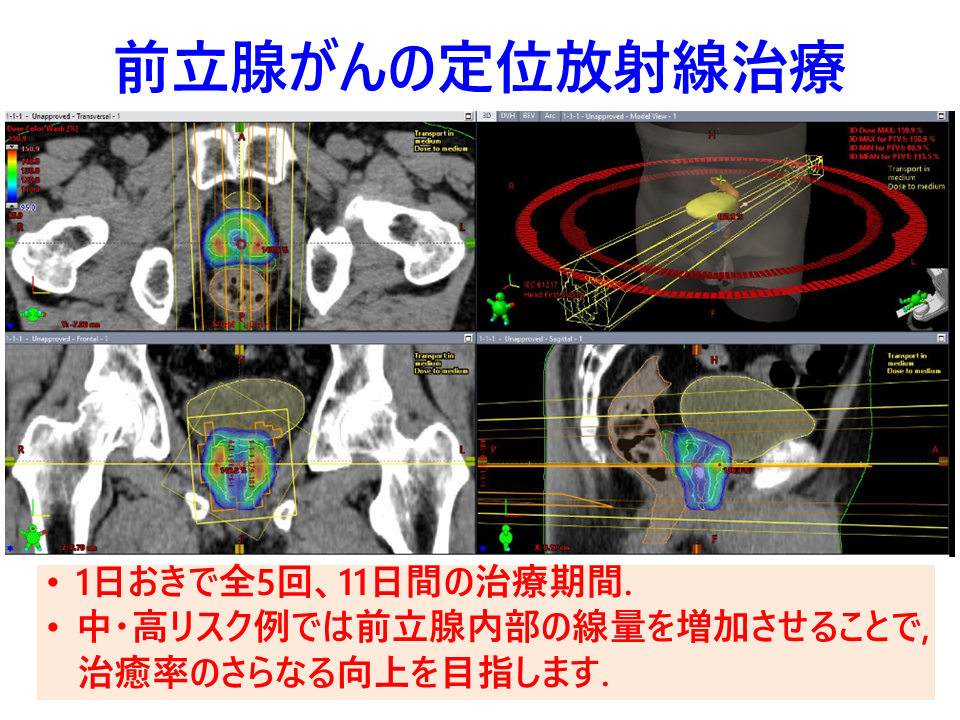
図4:前立腺がんの定位放射線治療

図5:20回か、5回かの比較
アフターコロナの放射線治療:短期照射(寡分割照射)の適応が拡大しています
コロナ禍はがんの治療法選択において、手術から放射線治療へのシフトを進めました。外からX線を照射してがんを消失させる放射線治療は、体への負担が小さく免疫機能の低下はほとんどありません。仮に治療中に患者さんが新型コロナにかかったとしても、放射線治療であれば感染対策を行ったうえで治療を継続できます。アフターコロナにおいて、放射線治療を選択する場面はより増えてきています。
さらにコロナ禍によって、放射線治療自体にも期間を短縮する動きが一気に進みました。乳がん術後で5週間の治療期間を3週間に、前立腺がんで8週間を4週間に短縮する試みは、多くの臨床試験を経て現在の標準治療となっています。コロナ禍においてはがんを治すことと同時に、通院回数を減らして感染機会を減らすことも求められました。「同等の効果であれば治療期間を短縮させる」ことが我々の大命題となり、症状緩和の治療など多くで短期照射が採用されました。骨転移の治療を1回で終えることもとても増えてきています。治療期間の短縮は患者さんの日常生活への負荷が減りますし、早く次の治療に取りかかれるメリットもあります。短期照射の推進が、アフターコロナの日常になりつつあります。短期照射の別の呼び方を寡分割照射と言います。定位放射線治療は超寡分割照射の代表であり、3~5回程度の照射で小さな腫瘍を消失させます。手術に代わる根治治療として引き続き、積極的に活用していきたいと考えています。
小数個転移(オリゴ転移)への定位放射線治療
有痛性骨転移や脳転移、また初回治療後の再発腫瘍による出血や消化管通過障害など、腫瘍による症状を緩和するための放射線治療(緩和照射)はこれまでも幅広く用いられ、ほとんど副作用もなく良好な効果が得られます。このことは高いQOLを実現できる放射線治療の真骨頂とも言えますが、近年は遠隔転移のある患者さんであっても、少数個までの転移(オリゴ転移)であれば原発腫瘍や転移への放射線治療によって予後が延長するという知見が報告されています。定位放射線治療で大線量の照射を数回行い、腫瘍を手術で切除することなく消失させます(図6)。
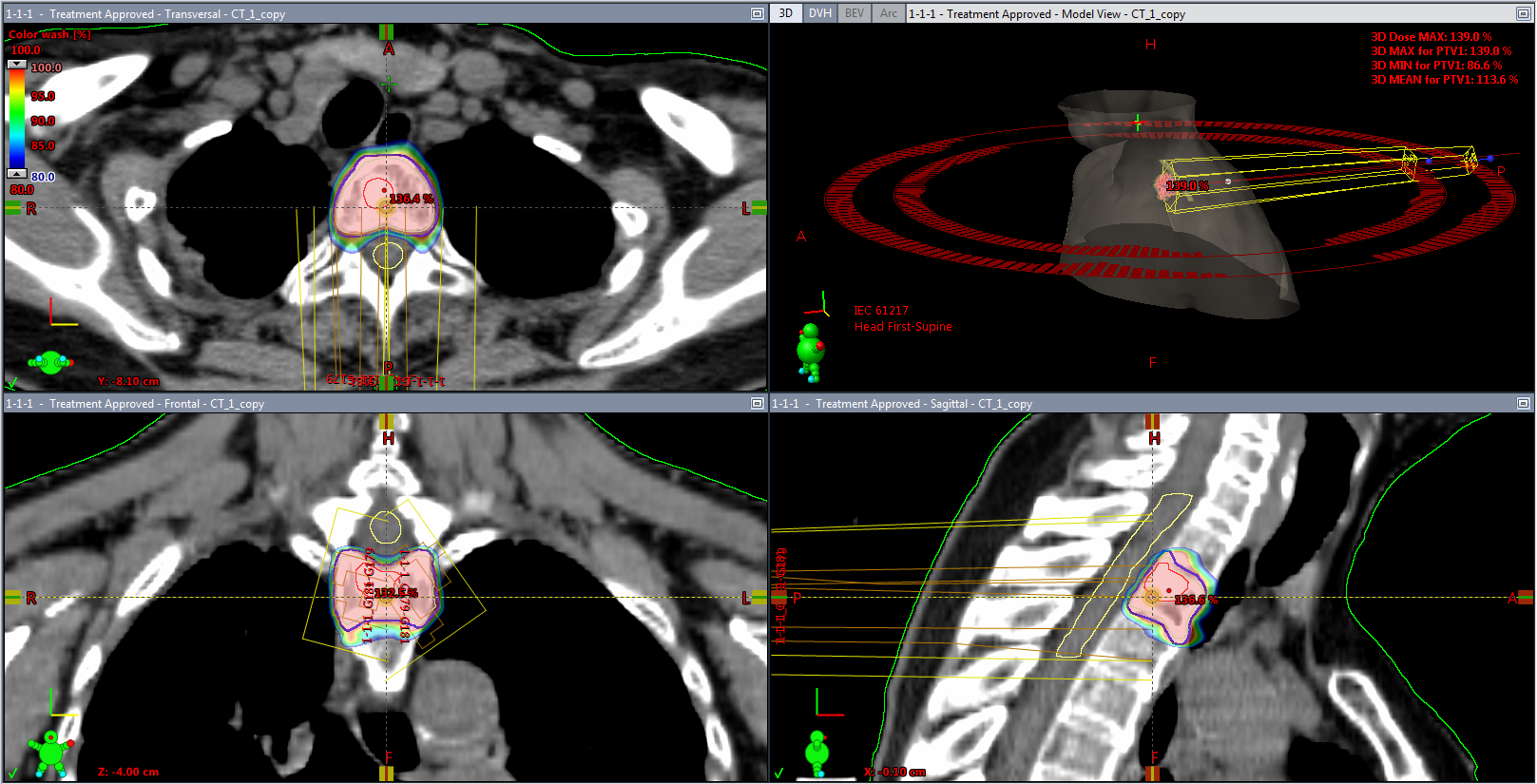
図6:胸椎転移に対する定位放射線治療
緩和照射に高精度治療を用いることで、長期の症状緩和と予後延長が得られる可能性が広がっています。5個までのオリゴ転移に対する定位放射線治療が2020年4月に保険収載されて以降、当科では積極的にこの治療に取り組んでおり、長期にわたり腫瘍消失が維持される事例も多数経験しています。
婦人科がんに対する最先端の画像誘導ハイブリッド小線源治療
子宮頸がんや腟がんに対する根治的放射線治療では、体外照射と小線源治療を組み合わせて行うことが必須です。いずれの照射方法も、腫瘍の形状や臓器の位置関係に応じた個別のオーダーメイド治療が望まれますが、小線源治療は体内・腫瘍内に器具を挿入して行うため、医療チーム側の経験や技術を要します。従来の腔内照射は、定型の器具(アプリケータ)を子宮や膣内に挿入し、腫瘍の形状や臓器の位置関係を確認して1回高線量を照射することで良好な効果が得られます。しかし腫瘍サイズが大きい場合や、腫瘍の形状が挿入した器具に対して不均一に広がっている場合には、隣接する正常臓器が余分に照射されたり、腫瘍の辺縁まで十分照射出来なくなったりします。
この問題を解決するために、当院では2016年からハイブリッド照射(組織内併用腔内照射)を開始しました。この治療ではアプリケータに加えて、線量が不足する組織内に針を刺入しその中から照射することで、正常臓器を避けながら腫瘍の形状に合わせて十分な線量を照射することが可能となります。従来よりも副作用を減らし治療効果を高める研究成果が報告されており、当院の経験でも良好な成績が得られていることを英文学術誌に報告しています。このような最先端の小線源治療を、麻酔科医や高度治療室看護師の協力も得て、苦痛や不安を最小限に抑えて提供しております(図7)。
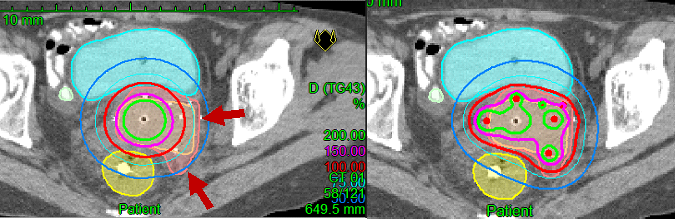
図7:線量分布の違い、左:定型の腔内照射、右:ハイブリッド小線源治療
当科で研修をご希望の先生へ
当院は海の幸に恵まれた明石市にある、兵庫県のがん診療連携拠点病院です。IMRTの登場により、放射線治療は新たなステージへと進みました。これまで問題であった有害事象を低減するとともに、腫瘍の制御率、治癒率が向上するパラダイムシフトが起こっています。 当科は放射線治療において県内を先導して最先端の治療を導入し、多くの患者さんへ提供する使命を担っています。IMRTの究極形である強度変調回転照射(VMAT)を関西ではいち早く導入、多くのがんに適用しています。 組織内照射を含む婦人科がんの画像誘導密封小線源治療も国内有数です。多発脳転移に対する最新の定位放射線治療(HyperArc)も国内4施設目といち早く導入しています(図8)。

患者さんからの信頼の高さが当院の強みであり、がん登録数では例年3700〜3900例(西日本2〜3位)を誇ります。がんの専門病院であるために専門性の高いスタッフが治療を円滑に行います。集学的治療が多く行われており、日常診療では臓器別キャンサーボードで国内外ガイドラインに則った最善の治療法を吟味します。高齢患者の増加とともに、多くの併存疾患を抱える複雑な症例も珍しくありません。 当科では「なぜこの照射野か?なぜこの処方線量か?」の対話を重視しており、難しい症例にも適切に対応できる医師育成を目指しています。粒子線医療センター、神戸陽子線センターなど県立病院群での多様な短期研修も可能であり、完成された放射線腫瘍医の育成を目指しています。是非一緒に仕事しましょう!(図9)

紹介元の先生へ
日頃から当院のがん診療にご協力いただきありがとうございます。現在当科では根治治療から症状緩和治療まで、幅広い放射線治療を提供しています。放射線治療が必要と思われる患者さんのご紹介をよろしくお願い申し上げます。また放射線治療ができるだろうか、というようなことも是非お気軽にご相談ください。基本的には担当臓器科へご紹介いただいた上で臓器別キャンサーボードにて方針を決めて治療にあたりますが、乳がんの術後照射や前立腺がんのIMRT、また骨転移等への緩和照射などは当科へ直接ご紹介いただいての治療も行っています。 緩和照射については1回のみの照射や週に1回ずつ計2回の照射など、小数回のみで治療する方法も採用しており、通院や転院は困難といった場合でも必要な放射線治療ができるよう検討させていただきます。
「来院後に待たせない」当日完結型・緩和照射を開始しました
骨転移などによる疼痛緩和を目的とした放射線治療は、8Gy単回照射により疼痛改善率60~70%、完全除痛20~30%と報告されており、短期間で高い有効性が期待できる治療法です。 一方で、在宅緩和ケアを受けられている患者様においては、
- 医療機関へのアクセス負担
- 来院後の待機時間の長さ
といった課題により、適切なタイミングで治療につながりにくい現状があります。
そこで当院では、治療計画CTを省略した当日完結型の緩和照射体制を構築いたしました。 あらかじめ診断CT(撮影後4週以内)データをご提供いただくことで、
- 事前の治療計画作成
- 線量検証の完了
を来院前に実施いたします。
受診当日は診察後そのまま治療室へご案内し、来院から約30分で治療完了を目標としております。 迅速かつ負担の少ない疼痛緩和を実現するため、事前の情報共有・打ち合わせが重要となります。 在宅療養中の患者様や通院負担の大きい患者様がおられましたら、ぜひご紹介をご検討いただけますと幸いです。

