兵庫県立がんセンター
チーム医療について
兵庫県立がんセンターは、「患者さんの意向を尊重し、科学と信頼に基づいた最良のがん医療を提供します」という理念の元に、チーム医療を推進しています。
診断から治療、緩和ケアを含めた集学的治療を行うため、院内の多職種で構成された専門チームが様々な分野で活動しています。
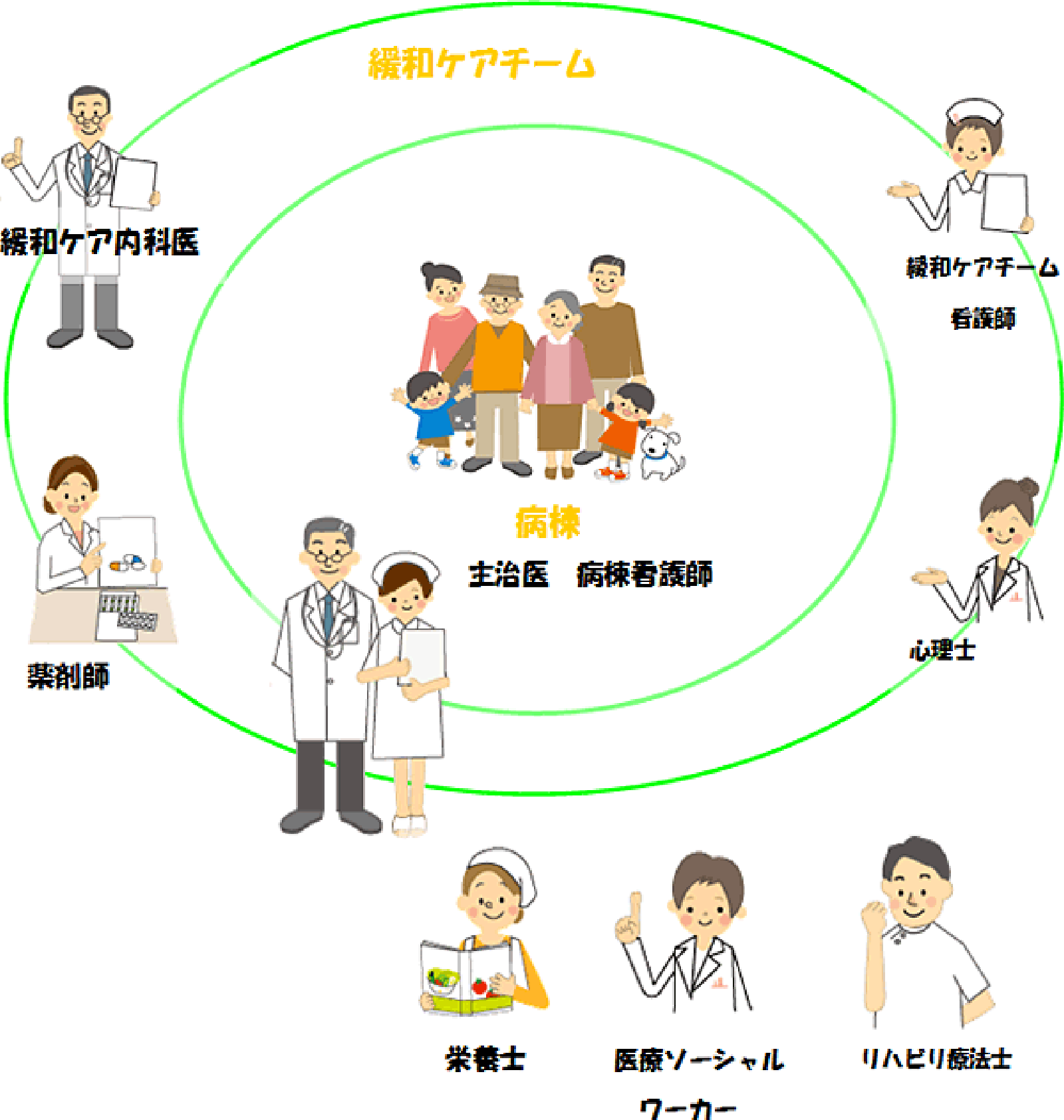
緩和ケアチーム
緩和ケアチーム
がんと診断された時・がんの治療中・抗がん剤治療ができなくなった時まで、基本的に当該治療科の主治医・看護師がつらさに対するケアを行います。問題がうまく解決されない・多職種での関わりが必要な場合などは、ご本人のご了解の上、当該治療科の主治医・看護師などから連絡を受けて、緩和ケアチームが一緒に診療を行います。
患者さん、ご家族が緩和ケアチームの診療をご希望される場合は、主治医、病棟看護師にお伝えください。対応させていただきます。
構成メンバー
- 医師4名(緩和ケア内科、精神腫瘍科)
- 緩和ケア認定看護師3名
- 認知症看護認定看護師1名
- 薬剤師3名(うち2名緩和薬物療法認定薬剤師)
- 管理栄養士
- 医療ソーシャルワーカー

活動内容
- 緩和ケア内科外来
- がん看護を専門とする看護師による外来
- 緊急緩和ケア病床への入院による症状緩和治療の実施
- 専門緩和ケアに関するチーム医療の提供(病棟ラウンドなど)
NST(栄養サポートチーム)
NSTの目的
栄養状態が悪い患者さんは、回復が遅く在院日数がのびる、合併症(感染症、褥瘡など)を併発しやすい、死亡率が高いなどさまざまな問題をかかえています。NST(栄養サポートチーム)は、患者さんの栄養状態を評価して適切な栄養療法を選択・実施する医療チームです。
栄養状態の改善を通して治療効果を高め、合併症を減少させ在院日数の短縮、医療費の削減等に貢献する、さらに活動を通して病院全体の医療レベルの向上を図ることなどを目的としています。
主な活動内容
- がん患者さんの栄養評価を実施し栄養不良患者の早期発見を行う
- NST治療計画書を作成し適切な栄養管理の実施を主治医に提言する
- NST回診の実施:定期的な(週1回)病棟回診の実施
- NST症例検討会の開催:定期的な(週1回)開催
- NST勉強会の実施
- 経過記録の記載:回診・症例検討会の内容を記録・保存
- 中心静脈カテーテル・経管栄養の管理などの指導
- コンサルテーションに常時対応
- NST活動状況をニュースとしてアナウンスする
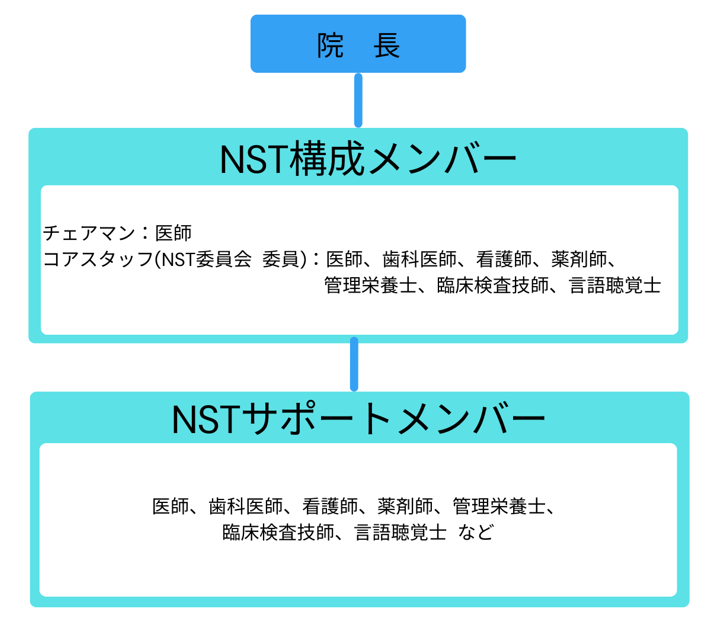
NST組織図
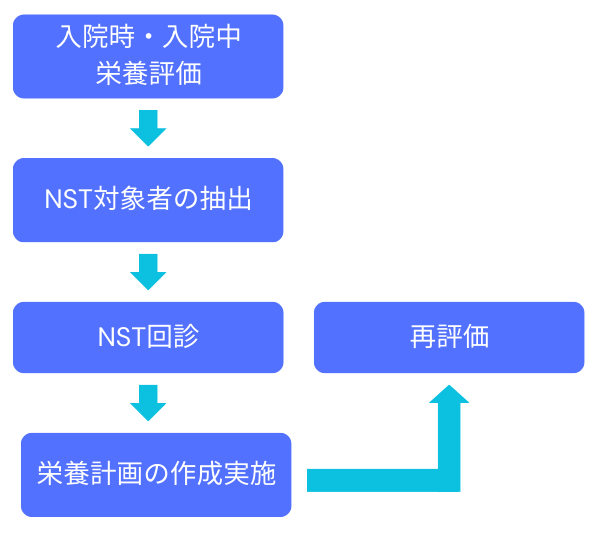
県立がんセンター NST活動の流れ
摂食嚥下支援・口腔ケアチーム
摂食嚥下支援・口腔ケアチームの役割
食べる・飲み込むことに障害があることを「摂食嚥下障害」といいます。
加齢や低栄養、脳血管障害など摂食嚥下障害の原因はさまざまですが、がんの疾患や治療によっても摂食嚥下障害が起こることがあります。治療や疾患に伴って中々思うように食べられず体重が減って低栄養になることや、むせやすくなって誤嚥性肺炎になることもあります。
摂食嚥下支援チームでは、患者さんの摂食嚥下の状態を嚥下機能・栄養状態・普段の摂食状況など様々な方面からチームで評価して、患者さんにあった訓練や食事形態、安全な飲み方や食べ方、口腔ケアの内容などを多職種で考え、嚥下機能の維持や回復を図り、誤嚥性肺炎にならないよう支援する活動をしています。
構成メンバー
- 医師(頭頸部外科・脳神経外科・消化器外科・呼吸器外科・歯科口腔外科)
- 管理栄養士
- 言語聴覚士
- 歯科衛生士
- 摂食嚥下障害看護認定看護師
活動内容
1)嚥下ラウンド(1回 / 日)
摂食・嚥下障害看護認定看護師が病棟をラウンド
- むせる患者さんの水分濃度や食事形態の相談に対応
- 長期絶食による廃用性嚥下障害予防に対する支援を提案
- 退院後の継続した在宅支援について提案
- 誤嚥リスクの高い患者さんの肺炎予防に関するケア内容の提案
- 誤嚥予防のポジショニング、食事介助方法など技術を指導
- 口腔ケアに難渋する患者の相談に対応
2)摂食嚥下支援・口腔ケアチームによるカンファレンス(1回 / 週)
方針の確認とケア内容の検討(食事形態や水分形態の検討、嚥下方法や食事姿勢の検討、嚥下訓練の検討、栄養管理の介入、口腔ケアの実施方法、嚥下内視鏡検査の有無)
がんリハビリテーションチーム
チームの概要
がんリハビリテーションチームは、医師・看護師・リハビリ専門職・地域連携部スタッフなど、多職種が連携し、治療効果を最大限に引き出すため、適切なリスク管理に努めながら個々の患者様に最適なアプローチを追求しています。
がんおよびその治療に伴う活動制限がある中でも、患者様とご家族に対し、身体的・社会的・心理的・職業的な側面から包括的な支援を行い、身体機能の維持・回復と生活の質の向上を目指しています。これらにより、患者様が安心して治療に臨める体制を整えています。
構成メンバー
- 医師(リハビリテーション科・整形外科)
- がんリハビリテーション研修修了看護師
- 理学療法士
- 作業療法士
- 地域連携担当者(MSW)
活動内容
- リハビリカンファレンス(毎週火曜日)
- リハビリ回診(毎週火曜日)
- リハビリ進行状況、安静度、ゴール設定、介助方法などの確認、リハビリが必要な患者の早期介入促進
- がんリハビリチームによる勉強会の企画・運営
褥瘡対策チーム
チームの概要
褥瘡対策チームは、がん治療に影響を及ぼす褥瘡の予防対策と褥瘡が発生した時の適切な対処のために、皮膚・排泄ケア(褥瘡)委員会の創傷管理実践機関として活動しています。
構成メンバー
- 褥瘡対策に係る専任医師(形成外科医師・皮膚科医師)
- 褥瘡対策に係る専任看護師(看護部WOCケア委員11名)
- 褥瘡管理者(看護部褥瘡専従)
- 管理栄養士
- 薬剤師
活動内容
- 褥瘡回診・カンファレンス(毎週金曜午後)
- 褥瘡リスクの評価と予防ケアの支援
- 体圧分散寝具、薬剤やドレッシング材の適正使用の評価と指導
- 院内教育・啓発活動
排尿ケアチーム
チームの役割
排尿ケアチームは、疾患や手術後に排尿障害が予測される患者さんに対し、排尿自立の支援を行っています。また、がん治療に伴い尿道留置カテーテルが挿入された場合、できるだけ早く抜去し尿路感染予防と他職種による排尿ケア支援を行います。
排尿自立とは「排尿管理方法は問わず、自分で排尿管理ができる」ことを言います。
構成メンバー
- 専任医師(泌尿器科医師・婦人科医師)
- 専任理学療法士
- 専任看護師(排尿ケア研修修了者)
- 皮膚・排泄ケア認定看護師
活動内容
1)排尿ケアカンファレンス・回診
- 排泄機能障害の評価
- 医師・病棟、外来看護師、理学療法士と排尿ケア計画立案、実施、評価
2)排尿ケアに関する院内啓発と教育
- 排尿ケアについて院内研修会の実施
- 排尿ケアに関するマニュアル作成
3)排尿ケア物品の検討
- 導尿カテーテルの検討
私たちは、がんと向き合う患者さん一人ひとりの生活に寄り添い、安心して治療を受け続けられるよう排尿ケアを通して支援します。

呼吸ケアサポートチーム(RST)
チームの概要
人工呼吸器を使用する患者さんは、合併症の予防、医療機器安全管理や呼吸リハビリテーションなど多方面から介入することが望まれています。そして、集中治療室のみならず一般病棟においても同じようなケアが継続できることが必要です。そこで2020年に人工呼吸器装着中の患者さんを総合的にケアできるチームである呼吸ケアサポートチーム(以下RST:Respiratory Support Team)が設立されました。また、RSTは人工呼吸器を使用した患者さんだけでなく、がん治療に伴い様々な呼吸症状を有する患者さんも対象として呼吸ケアに介入し、呼吸症状の悪化を防いだり、改善をはかるような活動をしています。
構成メンバー
- 医師、リハビリテーション部長(呼吸器内科、呼吸器外科、麻酔科、腫瘍循環器内科)
- 看護師(集中ケア認定看護師あるいは呼吸療法認定士習得者)
- 理学療法士、作業療法士
- 臨床工学技士
対象患者
- 人工呼吸器使用中
- 息苦しい感じがある
- 痰がうまく出せない
- がん治療に伴う肺炎
- 誤嚥性肺炎
- 酸素療法中
活動内容
チームで病棟をラウンドし、上記のような患者さんに対してチーム内でディスカッションをして、このような症状の原因は何か、解決するためにはどうすればいいかのアドバイスを患者さんや医療スタッフへお伝えするような活動をしています。
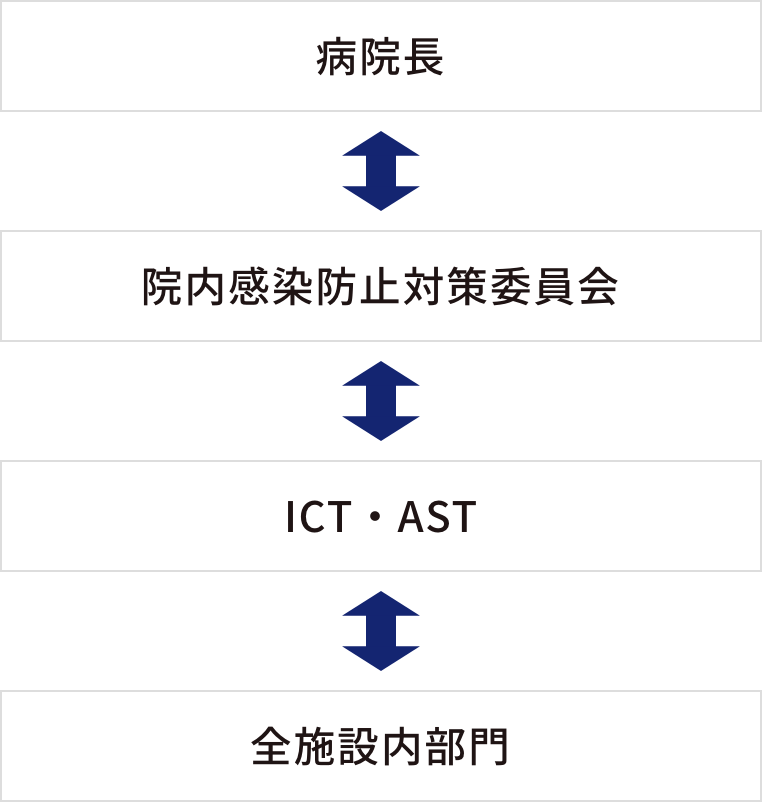
感染対策部(ICT・AST)
チームの概要
ICTは、感染対策チーム(Infection Control Team)の略称で、院内で起こる様々な感染症から患者さん、面会者、職員を守ること、医療の質の改善・向上を図ることを目的として活動する組織です。院内感染防止対策委員会の下部組織として2003年に発足し、感染防止対策の専門的知識を持った医師、看護師、薬剤師、臨床検査技師が活動しています。
ASTは、抗菌薬適正使用支援チーム(Antimicrobial Stewardship Team)の略称で、患者さんへの適正な抗菌薬使用を推進し、感染症の治療効果を高めるとともに、副作用の低減や耐性菌の出現を抑制することを目的に、2018年より医師、薬剤師、臨床検査技師、看護師が連携して活動しています。
構成メンバー
- 医師(インフェクションコントロールドクター:ICD)
- 看護師(感染管理認定看護師:CNIC、看護師長)
- 薬剤師(抗菌化学療法認定薬剤師:IDCP)
- 臨床検査技師(感染制御認定臨床検査技師:ICMT)
活動内容
- 院内感染症サーベイランスの実施
院内における感染症の発生状況を調査、集計、分析し、感染症の予防と蔓延の防止に役立てています。 - 院内ラウンド、現場への介入
感染症患者の管理状況の監視、指導を行うとともに、院内環境ラウンドを毎週行い、設備備品的介入を行っています。 - ASTカンファレンス
広域抗菌薬・抗MRSA薬の使用症例、血液培養陽性症例、抗菌薬長期使用症例、主治医からの相談症例等を検討し、助言を行っています。 - 感染管理教育の実施
医師、看護師、パラメディカル、事務部門等、院内で従事するスタッフに対し、研修会を開催しています。 - 感染対策マニュアルの作成と改訂
感染症法や各種ガイドラインに基づく感染対策マニュアルの作成と改訂を行っています。 - 職業感染防止対策の実施
針刺し・切創防止対策、インフルエンザ等のワクチン接種、結核対策等、スタッフが就業によって受ける感染症の防止対策活動を行っています。 - 地域医療施設との連携
感染対策向上加算Ⅰ施設として、地域医療施設と感染対策や抗菌薬に関する合同カンファレンスを開催しています(4回/年)。また、感染対策に関する相談・指導を行っています。 - 地域への貢献
東播磨圏域の医療機関および健康福祉事務所(保健所)とネットワークを形成し、地域医療機関、高齢者入所施設等の感染対策の拡充に取り組んでいます。
患者さん、付き添いや面会をされる方へ
当院の患者さんは、いずれの診療科においても治療の際に免疫力が低下した状態となり、感染症にかかりやすい、あるいは発症しやすい状態になります。感染症の予防や、感染症にかかった際に重要な対策は、手洗いや咳エチケットなどの日常生活行動です。病院職員をはじめ、患者さんや付き添い・面会の方も、手洗い・咳エチケットなどの感染対策にご理解・ご協力下さいますようお願いいたします。
irAEチーム
免疫関連有害事象(irAE)とは
免疫チェックポイント阻害薬(ICI)は、従来の抗がん薬には見られなかった副作用の発現が報告されています。主に自己免疫疾患に類似した症状を呈し、免疫関連有害事象(irAE)と呼ばれています。
チームの役割
ICIは、多くのがん種において適応が拡大され、単剤治療だけでなく、ほかの抗がん剤との併用に広がり使用頻度が急速に高まってきています。ICIにおいて、重要なことは免疫関連有害事象(irAE)の管理です。そのため、院内全体のirAEが起こっている患者さんの状況を把握し、情報を共有して病院全体で経験を積み、今後の対応策など検討を行っています。そして、患者さんの苦痛を最小限により良い対応へと繋げられるよう活動を行っています。
構成メンバー
- 腫瘍内科医師1名
- 呼吸器内科医師1名
- 薬剤師2名
- 看護師1名(がん化学療法看護認定看護師)
活動内容
irAEチームラウンド:月1回、金曜日
- 入院加療を要したirAE事例の情報収集
- 収集した情報をもとに情報提供
- 対応に難渋している症例の相談応需


術後疼痛管理チーム
チームの概要
全身麻酔下で手術を行った患者さんに対して質の高い疼痛管理(痛みや吐き気、神経障害など)を提供するため、麻酔科医を中心に多職種で構成された術後疼痛管理チームが症状の把握や疼痛緩和に対応するため回診を行っております。
構成メンバー
- 麻酔科医師
- 術後疼痛管理に係る所定の研修を修了した専任の看護師
- 術後疼痛管理に係る所定の研修を修了した専任の薬剤師
- 臨床工学技士 など
活動内容
- 主治医や担当看護師等との術後の経過や疼痛に関する情報交換、提案
- 術後の痛みや薬による副作用(吐き気など)への対応
- 安心、安全な周術期管理の支援
- 術後回復の促進、相談対応
身体的拘束最小化チーム
チームの概要
患者の基本的人権を守る観点から、緊急やむを得ない場合を除き、身体的拘束をしない医療・看護の提供をするために、他職種から構成したメンバーが組織横断的に支援しています。スタッフのアセスメント能力の向上、他職種カンファレンスへの参加、学習会の企画などを通し、実施の際は必要最小限とし速やかに解除できるよう常に意識して関わっています。
構成メンバー
- 医師(緩和ケア内科・精神腫瘍科・脳神経外科)
- 薬剤師
- 看護師(緩和ケア認定看護師・認知症看護認定看護師)
- 理学療法士
- 医療ソーシャルワーカー
- 医療安全次長(オブザーバー)
活動内容
- 定期的にチーム会議を開催
- 拘束実施患者へのラウンドを行い、現状把握およびケアの支援、解除に向けたカンファレンスへの参加
- 学習会の企画・運営
- 身体的拘束にまつわる指針、マニュアルの作成・見直し
- 身体的拘束の実施状況の把握と職員への周知

